 发病机制
发病机制
发病机制:睾丸肿瘤根据其组织起源分为4大类:①生殖细胞肿瘤;②间质肿瘤;③生殖细胞和间质混合性肿瘤;④睾丸网肿瘤。其中睾丸生殖细胞肿瘤的组织发生一直存有争议,近年来有一些新的认识,认为各类型的睾丸生殖细胞肿瘤,除精母细胞型精原细胞瘤外,均起源于一个共同的前体,即睾丸原位癌,这类肿瘤在病理上称之为不能分类的精曲小管内生殖细胞肿瘤(intratubular germ cell neoplasia of the unclassified type,IGCNU)。这些IGCNU的细胞和精原细胞瘤在形态和DNA组成等均相同,是发生其他生殖细胞肿瘤的前体,即纯的精原细胞瘤可分化出非精原细胞瘤的生殖细胞肿瘤(nonsemi
noma germ cell tumors ,NSGCT)。
睾丸肿瘤的分类(WHO,1994):
1.生殖细胞肿瘤
癌前病变。
曲细精管内生殖细胞肿瘤(原位癌)。
(1)一种组织类型的肿瘤:
①精母细胞型精原细胞瘤。
③精原细胞瘤(可伴有合体滋养层细胞)。
④胚胎癌。
⑤卵黄囊瘤(内胚窦瘤)。
⑥绒毛膜上皮癌。
⑦畸胎瘤:
A.成熟畸胎瘤。
B.皮样囊肿。
C.不成熟畸胎瘤。
D.畸胎瘤伴明显恶性成分。
E.类癌(纯的类癌或伴有畸胎瘤成分)。
F.原始神经外胚层肿瘤。
(2)多于一种组织类型的肿瘤:
①混合性生殖细胞肿瘤。
②多胚瘤。
2.性索间质肿瘤
(1)性索间质细胞瘤(Leydig细胞)。
(2)支持细胞瘤(Sertoli细胞):
①典型型。
②硬化型。
③大细胞钙化型。
(3)颗粒细胞瘤(成人C型、幼年型)。
(4)混合性性索间质细胞肿瘤。
(5)未分化类的性索间质肿瘤。
3.生殖细胞和性索间质混合肿瘤
(1)睾丸母细胞瘤。
(2)其他。
4.睾丸网肿瘤
(1)腺瘤。
(2)腺癌。
(3)腺瘤样增生。
5.其他睾丸组织来源肿瘤
(1)表皮样囊肿。
(2)间叶组织来源的肿瘤。
6.转移性肿瘤 造血系统来源的。
(1)淋巴瘤。
(2)浆细胞瘤。
(3)白血病。
睾丸肿瘤以淋巴结转移为主。半数患者在初诊时已发生了不同程度的转移。睾丸的淋巴引流起源于第二腰椎附近的生殖嵴,在腹膜后区域形成,睾丸下降到阴囊的过程中带着淋巴和血管通过腹股沟内环下降至阴囊,因此淋巴转移的第一站在肾蒂血管水平的腰椎旁,双侧的淋巴可以跨越中线相互交通。其上界可达肾蒂以上2cm,侧界为两侧肾及输尿管上端的内侧缘,下界至腹主动脉交叉和髂血管的上1/3为止。腹股沟淋巴结的转移常发生在肿瘤穿破白膜而发生附睾、精索及阴囊皮肤等部位的转移。经阴囊睾丸肿瘤切除和睾丸穿刺活检可造成局部的转移。远处转移最常见的是肺、肝,其次是腹腔内转移。多数发生是直接邻近侵犯。
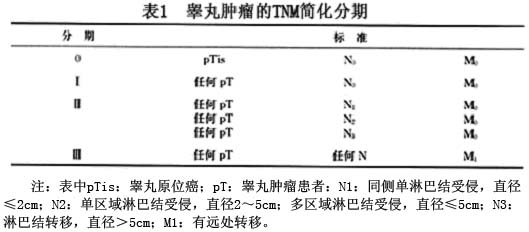
另一个重要问题是睾丸肿瘤的临床分期,因为局部和全身有无播散对治疗和预后有重要影响。至今为止至少9种分期系统在全世界应用。比较传统的分期(Boden和Gibb在1951年提出)是:①肿瘤仅限于睾丸内的为Ⅰ(A)期,②有区域淋巴结(即腹膜后的淋巴结)转移,而无膈上及内脏转移的为Ⅱ(B)期,③肿瘤转移超腹膜后淋巴结以上,如纵隔、肺或其他内脏的为Ⅲ(C)期。以后的学者在此基础上又把Ⅰ和Ⅱ期又分为几个亚期(等级)。1992年国际抗癌联盟(UICC)推荐肿瘤分期为TNM系统:T代表原发肿瘤;N是指膈以下区域性淋巴结受侵犯;M是代表有无远处器官或膈以上区域性淋巴结转移。临床分期是基于临床体检、影像学检查和病理检查,为便于记忆,可用简化的TNM分期,即0~Ⅲ期(表1)。
睾丸肿瘤的分期:
Ⅰ期:无转移。
ⅠA:肿瘤局限于睾丸及附睾。
ⅠB:肿瘤侵及精索或肿瘤发生于未下降的睾丸。
ⅠC:肿瘤侵及阴囊或腹股沟及阴囊手术后出现。
ⅠD:原发肿瘤的侵及范围不能确定。
Ⅱ期:有膈下的淋巴结转移。
ⅡA:转移的淋巴结<2cm。
ⅡB:至少一个转移淋巴结为2~5cm。
ⅡC:腹膜后淋巴结>5cm。
ⅡD:腹部可扪及肿块或腹股沟淋巴结固定。
Ⅲ期:纵隔及锁骨上淋巴结转移和(或)有远处转移。
ⅢA:有纵隔和(或)锁骨上淋巴结转移,但无远处转移。
ⅢB:远处转移但仅见肺:
“少量肺转移”每侧肺转移数目<5,病灶直径>2cm。
“晚期肺转移”每侧肺转移数目>5,病灶直径>2cm。
ⅢC:任何肺以外的血行转移。
ⅢD:根治性手术后,无明显残存病灶,但瘤标阳性。
肿瘤标记物(简称瘤标)在睾丸肿瘤诊治中的应用较早,对早期诊断、分类、治疗方案的决定,监测治疗效果和远期随访都很重要。特异性和敏感性较高的睾丸肿瘤的瘤标有甲胎蛋白(alpha-fetoprotein,AFP)和人绒毛膜促性腺激素(human chorionic gonadotropin,HCG),两者均是糖蛋白。70%~80% NSGCT类睾丸肿瘤患者可有AFP和(或)HCG水平增高,AFP增高表明睾丸肿瘤中存在胚胎癌成分,因此在治疗上要以手术治疗为主。HCG增高要考虑绒毛膜上皮癌或胚胎癌的成分存在。此外还有一些非特异性的瘤标在睾丸肿瘤时有表现增高,如癌胚抗原(CEA)、乳酸脱氢酶(LDH)的同工酶、胎盘碱性磷酸酶(PALP)等。
 实验室检查
实验室检查
实验室检查:肿瘤标志物(瘤标),尤其是AFP和HCG对睾丸生殖细胞的诊断、分期、治疗反应的监测及预后提供极有价值的参考。生殖细胞肿瘤瘤标分为两类:①与胚胎发生有关的癌胚物质(甲胎蛋白AFP和人绒毛膜促性腺腺素HCG);②某些细胞酶(乳酸脱氢酶LDH和胎盘碱性磷酸酶PLAP)。
1.AFP 单链糖蛋白,分子量约7万,半衰期5~7天。纯胚胎癌、畸胎癌、卵黄囊肿瘤,AFP增高70%~90%。纯绒毛膜上皮癌和纯精原细胞瘤AFP正常。
2.HCG 多肽糖蛋白,由α和β链组成,半衰期24~36h[但亚基清除相当迅速α-亚基(α-uCG)20min,β-亚基(β-uCG)45min]。绒毛膜上皮癌和40%~60%胚胎癌HCG增高,纯精原细胞瘤5%~10%增高。
3.LDH乳酸脱氢酶 细胞酶,分子量13.4万,LDH普遍存在不同组织细胞中,故特异性较低,易出现假阳性。生殖细胞肿瘤可引起LDH增高,并与肿瘤大小、分期有关。如Ⅰ期LDH增高8%,Ⅱ期32%,Ⅲ期81%,Ⅰ、Ⅱ期治疗前LDH高则复发率为77%,LDH正常为40%。
4.PLAP胎盘碱性磷酸酶 碱性磷酸酶之同工酶,结构异于成人型碱性磷酸酶,95%精原细胞瘤,PLAP增高,特异性57%~90%。
 鉴别诊断
鉴别诊断
鉴别诊断:
1.睾丸
鞘膜积液 体格检查肿块有囊性感、质韧、有弹性,透光试验阳性,但鞘膜壁厚或部分钙化时不易鉴别。睾丸肿瘤有时可发生少量
鞘膜积液,但有沉重感,透光试验阴性。B超、CT检查有助于鉴别。
2.急性附睾、睾丸炎 附睾、睾丸肿大可与睾丸肿瘤相混淆,但病人有畏寒、高热,局部疼痛较重,睾丸触痛明显,并常累及输精管。血白细胞增高。
3.睾丸血肿 有外伤史,体格检查阴囊有淤血斑。B超检查示睾丸回声内出现低回声区。
4.附睾结核 可累及睾丸,产生结节,与睾丸肿瘤相混淆。但附睾结核常常累及输精管,形成串珠样结节。附睾尾部的病灶可与阴囊皮肤粘连形成窦道。
5.
睾丸扭转 临床表现以突发性睾丸剧痛、肿胀、压痛为特征。体格检查睾丸位置常在阴囊上部,彩色多普勒超声和动态放射性核素扫描显示血流量明显减少或消失。
6.精液囊肿 精液囊肿是精子集聚所形成的位于睾丸附睾部的囊肿,多发生于青壮年,病史长,进展慢。肿块界限较清。透光试验阳性。B超、CT检查示肿块为液性。
 治疗
治疗
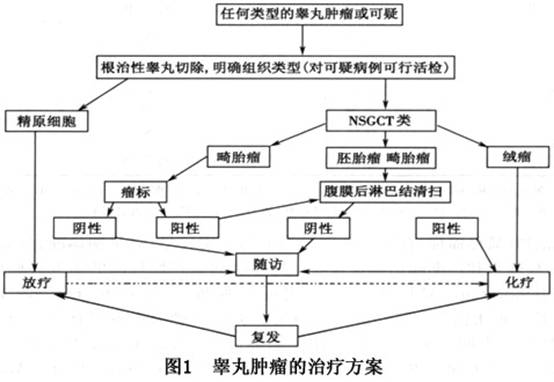
治疗:睾丸肿瘤的组织类型,瘤标的水平是决定治疗方案的重要参数,因此睾丸肿瘤的治疗有如下方案(图1)。
1.精原细胞瘤行根治性睾丸切除后行放疗和(或)化疗。但如果同时瘤标阳性,则其治疗应该同NSGCT类。
2.腹膜后淋巴结清扫术 适合于NSGCT类睾丸肿瘤(绒毛膜上皮癌除外)以及瘤标(AFP)阳性的精原细胞瘤和成人的睾丸成熟畸胎瘤。目前的手术方式是1958年Mallis和Patton报告的经腹部正中切口,双侧腹膜后淋巴结清扫术的基础上的改良手术,如扩大的单侧腹膜后淋巴结清扫术。切口也有诸多改良,如胸腹联合切口,胸膜外、腹联合切口等。清除的范围包括双侧肾蒂上2cm、肾蒂周围、下腔静脉和腹主动脉间的淋巴纤维脂肪组织。对病变侧尚需切除肾周脂肪囊,全部精索血管以及髂血管上1/3处淋巴结缔组织。在切除下腔静脉和主动脉间的淋巴结时,可以结扎肾蒂水平以下的腰动、静脉以利于血管的游离。对不能切除的淋巴结可用银夹标记。在分离右肾动脉上方、主动脉及下腔静脉膈肌脚间区域时,可遇到乳糜池,需将其结扎以免术后发生乳糜腹水。但要注意这类手术也可发生并发症,如严重的切口感染和裂开、慢性切口瘘、术后出血、腹膜后纤维化致肾盂输尿管狭窄、直疝、肾蒂意外、大量胃肠道出血、不射精等。做改良单侧扩大淋巴结清扫可减少并发症,特别是不影响射精功能。
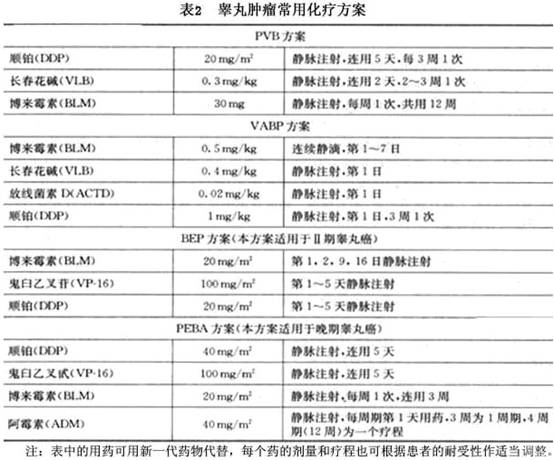
3.化疗 睾丸肿瘤的化疗效果较好,是少数能达到临床治愈的肿瘤之一。对精原细胞瘤的化疗效果好于NSGCT类。也可用于术前、术后的辅助化疗。目前多主张联合化疗,化疗方案很多(表2),但主要的化疗药物有:
(1)
顺铂(DDP)属破坏D
NA结构和功能的药物中的金属化合物,具有细胞周期非特异性,是治疗睾丸癌的主要药物。主要不良反应是消化道反应、肾毒性及听力减退。
卡铂(carboplatin,
碳铂)为第2代铂类抗肿瘤药,近又有
奥沙力铂(奥沙利铂)(Ox-aliplatin)上市应用,作用与
顺铂相似但是不良反应低,主要是骨髓抑制。
(2)
博来霉素(bleomycin,BLM)又称
争光霉素,国产平阳霉素与之相似,属破坏D
NA结构和功能抗生素类,作用在细胞周期的G
2和M期。不良反应为过敏性休克样反应,严重者肺间质纤维化,老年和肺功能差者慎用。
(3)
多柔比星(doxorubicin,adriamycin,
阿霉素,
ADM)属嵌入D
NA干扰转录
RNA类药中的蒽环类抗生素,又如
柔红霉素(daunorubicin,
DNR),属非周期特异性抗肿瘤药。不良反应为心脏毒性和骨髓抑制。
(4)环磷酰胺(cyclophosphamide,CTX),破坏D
NA结构和功能类的烷化剂,体外无抗肿瘤作用,进入体内经肝微粒体酶系氧化成中间产物醛磷酰胺,与D
NA发生烷化,对各周期细胞均有杀伤作用。主要不良反应是骨髓抑制,消化道反应和胃肠道出血,特有的化学性膀胱炎、脱发等。新药有
异磷酰胺(异环磷酰胺)(
IFO)。
(5)
依托泊苷(
鬼臼乙叉苷,
VP-16)类属干扰蛋白质合成的药物,主要药物有
依托泊苷(etoposide)和
替尼泊苷(teniposide)。有效成分鬼臼毒素(podophyllotoxin)能与微量蛋白结合,使有丝分裂停于中期,抑制肿瘤生长。主要不良反应为骨髓抑制,胃肠反应,大剂量引起肝毒性。
(6)
紫杉醇(紫衫醇)(paclitaxel),从红豆杉属植物中分离出的新的紫衫烷成分,也可半合成。本药是化学结构新、作用机制独特的新型抗癌药。选择性促进微管蛋白的聚合并抑制其解聚,从而影响纺锤体的功能和组织结合。抑制肿瘤细胞的有丝分裂。适于二线用药,特别是对
顺铂耐药、复发者有效。
其他常用药物还有甲氨蝶呤(MTX),
羟基脲(hydroxycarbamide,HV)、长春新碱(Viucristine,VCR)、放线菌素D(dactinomycin,更生霉素,ACTD)、
光辉霉素(
普卡霉素,MTH)、
氮甲(
N-F)等。
4.放疗 不同的睾丸肿瘤组织成分对放疗的敏感性明显不同,精原细胞瘤对放疗敏感,而NSGCT类睾丸癌对放疗的敏感性差,放疗只起辅助作用。精原细胞瘤在行根治性睾丸切除后按分期不同作规定淋巴引流区的放疗。Ⅰ期常规作腹主动脉旁及同侧髂血管周围淋巴结预防性照射。Ⅱ期照射范围与Ⅰ期相同,但剂量要增加。其疗效与病灶的大小有关。是否行纵隔及锁骨上淋巴结预防照射仍有不同看法。Ⅲ期以化疗为主,放疗为辅,放射治疗可巩固化疗效果及明显的姑息作用,有时对残留病灶或复发转移灶可达到局部根治作用。对NSGCT类,放疗有3种方式:①单纯放疗;②腹膜后淋巴结清扫术+淋巴结阳性者做术后放疗;③术前放疗+腹膜后淋巴结清扫术+术后放疗。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防